La inclusión de la Psicología General Sanitaria (PGS) en Atención Primaria (AP) se ha convertido en una realidad en la Comunidad Foral de Navarra. Esta estrategia responde, entre otras cuestiones, a la necesidad creciente de abordar el malestar emocional y los trastornos mentales comunes desde un enfoque que sea accesible, eficaz y eficiente.
La evolución del proyecto, desde su diseño inicial hasta su reciente evaluación, junto con los datos recogidos, muestra el impacto positivo de esta apuesta no solo en términos de accesibilidad, sino también en lo que se refiere a la descongestión de la atención especializada en salud mental, que ha visto disminuir sustancialmente el volumen de pacientes con primeras citas (hasta el 38,7%), así como el número total de pacientes con trastorno mental común (que ha descendido un 38,2%).
Fases del proyecto: de su aprobación a la implementación.
El proyecto arrancó con la aprobación en 2021 y en 2022 se puso en marcha una experiencia piloto e implementación inicial, que marcó el inicio de un nuevo modelo de atención psicológica más próximo al entorno del paciente. Un año más tarde, en 2023, se extendió la implantación del modelo a todas las zonas básicas de salud de Navarra, garantizando una cobertura territorial integral. La consolidación normativa llegó en abril de 2024, con la aprobación del Decreto Foral 47/2024, que regula la figura del psicólogo en los Equipos de Atención Primaria (EAP).
Datos de impacto: crecimiento sostenido de uso en AP.
En 2022 se registraron 1.054 consultas individuales y 564 grupales. Esta cifra casi se quintuplicó en 2023, alcanzando las 10.911 individuales y 5.197 grupales, mientras que, en 2024, hasta la fecha del informe, ya se contabilizaban 17.283 consultas individuales y 9.895 grupales, lo que representa un crecimiento sostenido y notable del uso del servicio.
| Año | Consultas individuales | Consultas grupales |
| 2022 | 1.054 | 564 |
| 2023 | 10.911 | 5.197 |
| 2024 | 17.283 | 9.895 |
| Total | 29.248 | 15.656 |
Además, el aumento progresivo refleja no solo una cada vez mejor aceptación por parte de la población, sino, también, una capacidad de respuesta eficaz y eficiente del sistema, mediante intervenciones breves y transdiagnósticas.
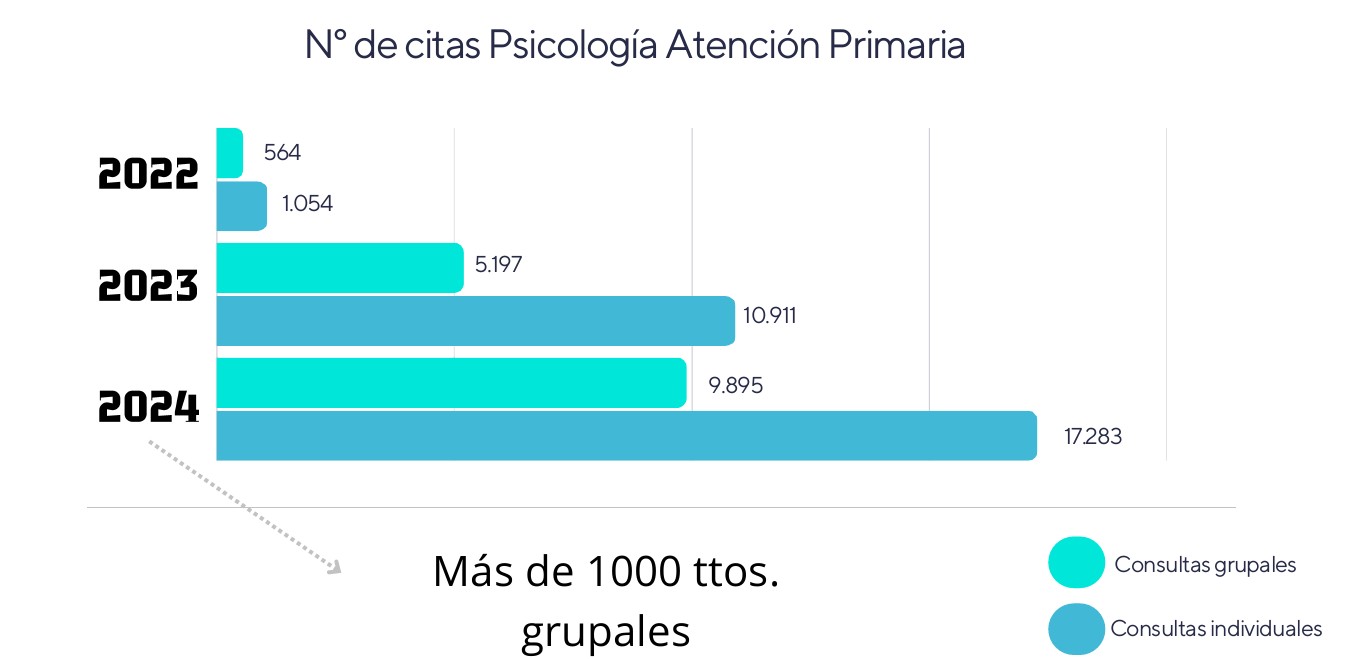
Es importante destacar que se han llevado a cabo más de 1.000 tratamientos grupales, siendo un enfoque fundamental para abordar de forma eficiente el malestar emocional y fomentar el fortalecimiento comunitario.
Efecto en la salud mental especializada: descenso de derivaciones.
Uno de los objetivos estratégicos de este modelo es reducir la presión sobre la atención especializada en Salud Mental (SM), particularmente a la hora de abordar los trastornos mentales comunes (TMC) y evitar así, además, problemas adicionales derivados de la falta de una respuesta temprana.
Según los datos ofrecidos por la Comunidad Foral, entre 2022 y 2024 se ha producido una disminución del 38,2% en el número de pacientes con primeras atenciones por TMC en SM y un descenso del 38,7% en el número total de citas relacionadas con estos casos.
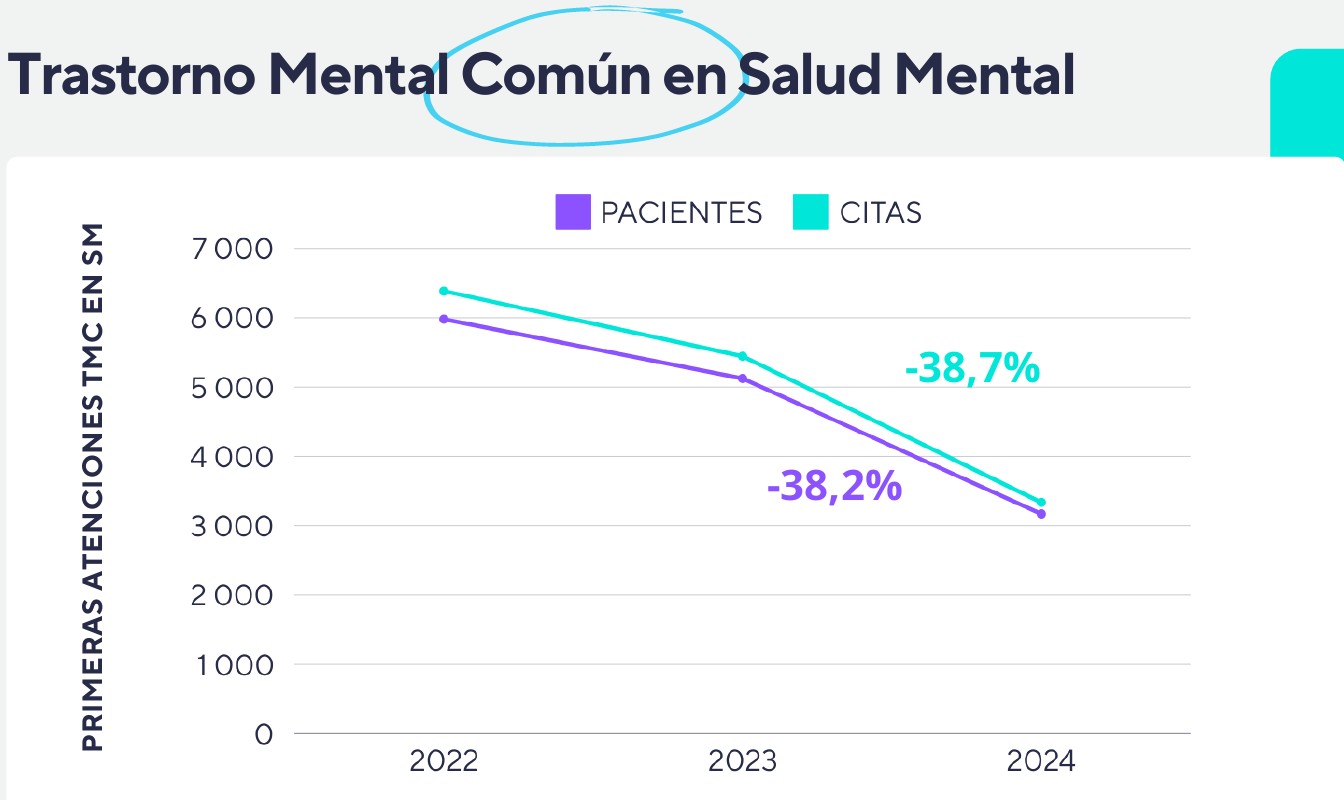
Este dato sugiere una clara correlación entre la mayor capacidad resolutiva de la AP en salud mental y la disminución de derivaciones a SM. La atención temprana y accesible, centrada en intervenciones eficaces y contextualizadas en el entorno del paciente, parece estar funcionando como un filtro eficaz que evita la cronificación del malestar emocional, reduce la medicalización innecesaria, evita el sufrimiento de un agravamiento del problema y la carga económica derivada de costes directos e indirectos.
Un modelo colaborativo y escalonado.
El enfoque se basa en una intervención escalonada, con estratificación de los casos en función de su gravedad. Mientras que los trastornos de baja intensidad son abordados en AP, los casos más complejos o resistentes al tratamiento inicial son derivados a los Centros de Salud Mental (CSM). Este modelo también enfatiza la colaboración multidisciplinar, integrando a profesionales los diferentes recursos sanitarios y comunitarios.
Otro aspecto importante del modelo es su orientación hacia la despatologización de la vida cotidiana. Lejos de entender la intervención psicológica solo como una respuesta a los trastornos clínicos, se promueve la autogestión del malestar, el desarrollo de habilidades de afrontamiento y el refuerzo de la red natural de apoyo.
Cartera de servicios y atención a la diversidad poblacional.
El proyecto también ha diversificado su cartera de servicios, incluyendo tratamientos grupales para adultos, adolescentes y padres/madres, así como consultas de alta resolución. Esta amplitud de recursos permite adaptarse a las diferentes necesidades de la población, tanto adulta como infanto-juvenil, y refuerza el carácter preventivo y comunitario de la intervención psicológica.
Conclusiones: una transformación estructural necesaria.
La implantación de servicios de psicología general sanitaria en Navarra representa un avance estructural hacia un modelo de salud mental más accesible, eficaz y humano. Los datos respaldan su utilidad: un incremento significativo en el número de citas en AP que ha venido acompañado de una notable reducción de las primeras atenciones por TMC en la atención especializada. Esta evolución no solo optimiza los recursos del sistema sanitario, sino que también mejora la calidad de vida de la ciudadanía.
En un contexto donde la salud mental se ha convertido en una prioridad social y sanitaria, iniciativas como esta confirman que invertir en atención temprana y comunitaria no es solo necesario, sino eficaz. Navarra se posiciona, así, como un referente en la integración de la psicología en el primer nivel asistencial, sentando las bases de un modelo replicable y sostenible.
